Researchers from Cluj-Napoca, Romania have provided an in-depth understanding of peripheral neural spread (PNS) in head and neck cancers, opening the door to better diagnostic and treatment approaches. Peripheral neural spread (PNS) is a specific mode of cancerous invasion where tumor cells utilize nerves as pathways for local extension. This phenomenon is particularly significant in the realm of head and neck malignancies but can occur elsewhere in the body. The ability to accurately diagnose and understand PNS can revolutionize how we treat patients with head and neck cancers.
Background
Head and neck cancers, affecting vital areas like the mouth, throat, and nose, are challenging due to their location and the intricate neural pathways in this region. When these cancers proliferate along nerves, they exhibit what’s known as peripheral neural spread or more commonly, perineural spread (PNS). It’s essentially the travel of cancer cells along the nerve pathways.
Cancer cells can spread either retrogradely (from the primary tumor towards the brain stem) or anterogradely (spreading to the periphery once the primary tumor reaches key connection points). Radiologists are cautioned to inspect the entire nerve as the spread might not be continuous.
Patients with PNS can present with a myriad symptoms, often misleading in their initial stages. These can range from numbness, tingling, or even pain in the regions served by the affected nerves. Some might experience facial weakness, difficulty swallowing, or altered sensations. Due to the subtle and varied presentation, a high index of suspicion is vital for early detection. Management may involve surgery to remove the tumor, radiation therapy to target the tumor cells, or a combination of both. The specific course of treatment depends on the extent of spread, the type of tumor, and its location.
Perineural invasion (PNI) describes the phenomenon where cancer cells invade the perineural space (the space surrounding the nerve). It’s a pattern of invasion where tumor cells are actively infiltrating the nerve’s protective layer. While PNI can be seen in various types of cancers, it’s particularly prevalent in certain malignancies, including those of the head and neck, prostate, and skin (like cutaneous squamous cell carcinoma). Common manifestations include pain, often described as burning or shooting, numbness, and muscle weakness, with symptoms becoming more pronounced due to the invasion into the nerve itself. Histopathological examination, which involves looking at tissue samples under a microscope, is the gold standard for diagnosing PNI as it allows for visualization of the cancer cells within the nerve space.
PNI and PNS have a strong association with poor prognosis in head and neck cancers across almost all sites. This association extends to reduced local and regional disease control, increased risk of metastasis (both local and distant), recurrence, and reduced survival rates. The presence of PNI often indicates a more aggressive tumor behavior. This suggests a likelihood of the cancer recurring or metastasizing (spread to other parts of the body). Pain, which can vary in type and severity, is often described as deep-seated, burning, or shooting.
Potential issues with the accuracy and consistency of PNI reporting arise due to:
- Variability in biopsy techniques.
- Differences in detection methods.
- Limited case studies.
- Insufficient follow-up timeframes.
- Lack of a universally accepted definition.
Using imaging to detect PNI/PNS poses challenges, as the literature displays inconsistencies and disagreements about its prognostic value.
Key findings of the study
The study by Romanian scientists found:
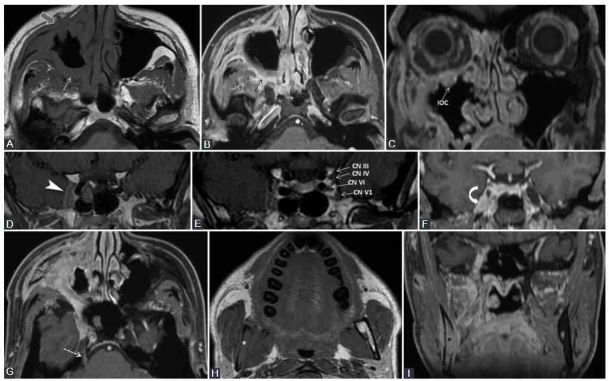
1. Phases of Muscular Denervation: Muscles, particularly those innervated by the mandibular nerve, undergo different phases when the nerves affecting them are compromised. These changes can be best seen on MRI scans, and understanding them can help distinguish between normal muscular changes and those caused by tumor invasion.
a. Acute (<1 month): Seen on MRI. It presents as T2 edema-like hypersignal and contrast enhancement (CE) in the affected muscle.
b. Subacute (up to 12-20 months): Observed on MRI. Characteristics include T2 prolongation, CE, no volume increase, or loss, and T1 hyperintensity due to fat transformation.
c. Chronic (after 12-20 months): Marked by fatty infiltration and neuropathic atrophy which can be seen on both CT and MRI.
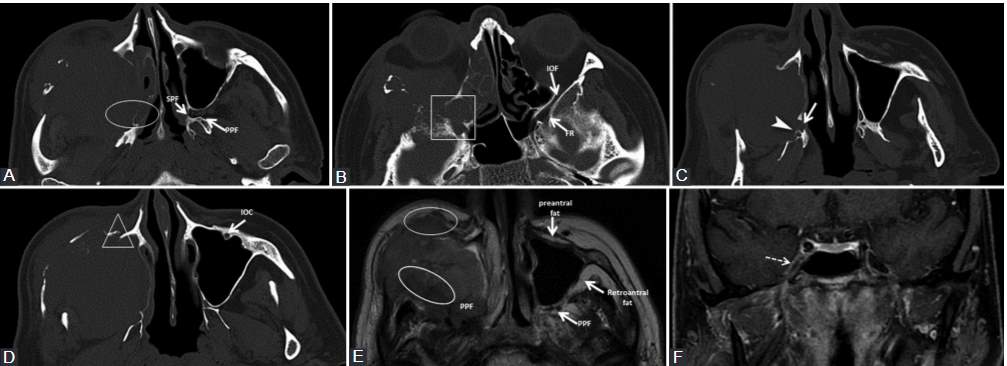
2. SMAS Indicator: The superior musculoaponeurotic system (SMAS), a continuous fibrous network connecting facial muscles, has been identified as a potential indicator of PNS. PNS along CN VII branches can lead to the nodular thickening and enhancement of the SMAS structures. For those unfamiliar with the term, SMAS is essentially a fibrous network that connects facial muscles. Like an intricate web, it is continuous and underpins our facial structure. When changes occur within this system, particularly those visualized on imaging, it may hint at the presence of PNS. Recognizing such early signs can lead to timely interventions and better treatment outcomes.
3. Rare Indirect Findings: Signs like a small torus tubarius or mastoiditis can hint at Eustachian tube dysfunction, which might indicate V3 denervation. Obliteration of certain fat pads or chronic muscular denervation can suggest the presence of PNS. Noting such changes can guide doctors in optimizing imaging protocols for a more precise diagnosis.
4. There are vital nerve interconnections that cancer cells can exploit to spread. For instance, the greater superficial petrosal nerve and the auriculotemporal nerve are such interconnections.
5. Different studies have reported a range of findings regarding contrast enhancement in certain structures, such as the trigeminal ganglion. There are some inconsistencies in the literature regarding the extent and locations of enhancement.
6. Various other conditions, such as benign nerve tumors, neuritis, and radiation-induced neuropathy can mimic PNS.
Practical Implications for Patients and Clinicians
- When a suspicious lesion is detected at crucial nerve intersections, all intersecting cranial nerves (CNs) should be thoroughly examined. Detailed knowledge of the regular MRI appearance of CNs is crucial. The Gasserian ganglion and its branches, for example, are usually avascular. Still, there are varying reports about contrast enhancements in these structures. With advancements in imaging technology, more precise visualization of CN pathology is anticipated. Techniques like MR neurography and CN tractography based on diffusion tensor imaging may offer more detailed insights into CNs, although current capabilities are still limited to thicker nerves or nerve groups.
- Optimized Surgical Planning: Due to the unpredictable progression of PNS, experts now advise conducting imaging studies at least a month prior to surgery. This ensures that surgeons have the most recent and relevant information when planning their approach. The presence of PNI often prompts considerations for post-operative radiotherapy, especially in cases of resected skin and mucosal SCCa, aggressive salivary gland tumors, and any primary tumor showing clinical or radiological signs of PNS. Recognizing PNS is vital for pre-operative and radiation planning.
- Enhanced Zonal Classification: Borrowing from the zonal classification system proposed by Williams et al., medical practitioners can now plan surgeries with better precision. This could lead to cleaner surgical margins and reduced complications.
- Avoiding Misdiagnosis Pitfalls: The results highlight the need for precise imaging and an in-depth understanding of the condition. When doctors are aware of conditions and variations that could mimic PNS, they can make more accurate diagnoses.
Head and neck cancers, while accounting for approximately 4% of all cancers in the U.S., are particularly challenging due to their proximity to vital structures. The intricate nature of PNS only compounds this challenge. Understanding PNI/PNS is essential in the prognosis and management of head and neck cancers. Given the challenges in diagnosis, advancements in imaging techniques could prove invaluable. Adequate knowledge of cranial nerve anatomy and its typical and atypical presentations is crucial for healthcare professionals in this field.
The translation of the preceding English text in Romanian:
Cercetătorii din Cluj-Napoca, România, au oferit o înțelegere aprofundată a răspândirii neurale periferice (PNS) în cancerele de cap și gât, deschizând calea spre abordări diagnostice și terapeutice mai bune. Răspândirea neurală periferică (PNS) este un mod specific de invazie cancerigenă în care celulele tumorale folosesc nervii ca căi pentru extinderea locală. Acest fenomen este deosebit de semnificativ în domeniul malignităților de cap și gât, dar poate apărea și în alte părți ale corpului. Capacitatea de a diagnostica și de a înțelege cu precizie PNS poate revoluționa modul în care tratăm pacienții cu cancere de cap și gât.
Context
Cancerele de cap și gât, care afectează zone vitale precum gura, gâtul și nasul, sunt provocatoare din cauza locației lor și a căilor neurale intricate din această regiune. Când aceste cancere se proliferă de-a lungul nervilor, acestea prezintă ceea ce este cunoscut ca răspândire neurală periferică sau, mai frecvent, răspândire perineurală (PNS). Este practic călătoria celulelor canceroase de-a lungul căilor nervoase.
Celulele canceroase se pot răspândi fie retrograd (de la tumora primară către trunchiul cerebral), fie anterograd (răspândindu-se către periferie odată ce tumora primară atinge punctele cheie de conexiune). Radiologii sunt sfătuiți să inspecteze întregul nerv, deoarece răspândirea s-ar putea să nu fie continuă.
Pacienții cu PNS pot prezenta o multitudine de simptome, adesea înșelătoare în stadiile inițiale. Acestea pot varia de la amorțeală, furnicături sau chiar durere în regiunile deservite de nervii afectați. Unii ar putea experimenta slăbiciune facială, dificultate la înghițire sau senzații modificate. Datorită prezentării subtile și variate, un indice înalt de suspiciune este esențial pentru detectarea timpurie. Tratamentul poate implica chirurgie pentru îndepărtarea tumorii, radioterapie pentru a ținta celulele tumorale sau o combinație a ambelor. Cursul specific de tratament depinde de extinderea răspândirii, tipul de tumoră și locația acesteia.
Invazia perineurală (PNI) descrie fenomenul în care celulele canceroase invadează spațiul perineural (spațiul din jurul nervului). Este un tipar de invazie în care celulele tumorale infiltrează activ stratul protector al nervului. Deși PNI poate fi văzut în diferite tipuri de cancere, este deosebit de frecvent în anumite malignități, inclusiv cele de cap și gât, prostată și piele (cum ar fi carcinomul scuamos cutanat). Manifestările comune includ durere, adesea descrisă ca ardere sau împușcare, amorțeală și slăbiciune musculară, cu simptome care devin mai pronunțate datorită invaziei în nerv însuși. Examinarea histopatologică, care implică privirea la mostre de țesut sub un microscop, este standardul de aur pentru diagnosticarea PNI, deoarece permite vizualizarea celulelor canceroase în spațiul nervos.
PNI și PNS au o asociere puternică cu prognosticul slab în cancerele de cap și gât din aproape toate site-urile. Această asociere se extinde la controlul local și regional al bolii redus, risc crescut de metastază (locală și la distanță), recidivă și rate reduse de supraviețuire. Prezența PNI indică adesea un comportament tumoral mai agresiv. Acest lucru sugerează o probabilitate ca cancerul să recidiveze sau să metastazeze (să se răspândească în alte părți ale corpului). Durerea, care poate varia ca tip și severitate, este adesea descrisă ca adâncă, arzătoare sau împușcătoare.
Probleme potențiale cu precizia și consistența raportării PNI apar din cauza:
– Variabilitate în tehnici de biopsie.
– Diferențe în metodele de detectare.
– Studii de caz limitate.
– Perioade de urmărire insuficiente.
– Lipsa unei definiții universal acceptate.
Utilizarea imagisticii pentru a detecta PNI/PNS prezintă provocări, deoarece literatura prezintă inconsistențe și dezacorduri cu privire la valoarea sa prognostică.
Constatări cheie
Studiul efectuat de oamenii de știință români a constatat:
1. Fazele Denervării Musculare: Mușchii, în special cei inervați de nervul mandibular, trec prin diferite faze când nervii care îi afectează sunt compromiși. Aceste schimbări pot fi cel mai bine observate pe scanările RMN, iar înțelegerea lor poate ajuta la distingerea dintre schimbările musculare normale și cele cauzate de invazia tumorii.
a. Acut (<1 lună): Vizibil pe RMN. Se prezintă ca hipersemnal de tip edem T2 și intensificare a contrastului (CE) în mușchi.
b. Subacut (1-20 luni): Observat pe RMN. În această fază, se pot observa semne de atrofie musculară. Caracteristicile includ prelungirea T2 și intensificarea cu contrast (CE), dar începe și o reducere a mărimii mușchiului.
c. Cronic (>20 luni): La RMN, atrofia musculară devine proeminentă. Semnalele T2 persistă, dar pot fi însoțite de o scădere a intensificării cu contrast (CE) datorită reducerii mărimii musculare.
2. Indicator SMAS: Sistemul musculo-aponevrotic superior (SMAS), o rețea fibroasă continuă care conectează mușchii faciali, a fost identificat ca un potențial indicator al PNS. PNS de-a lungul ramurilor CN VII poate duce la îngroșarea nodulară și intensificarea structurilor SMAS. Pentru cei care nu sunt familiarizați cu termenul, SMAS este în esență o rețea fibroasă care conectează mușchii faciali. Ca o plasă intricată, este continuă și stă la baza structurii noastre faciale. Când apar schimbări în acest sistem, în special cele vizualizate prin imagistică, acestea pot sugera prezența PNS. Recunoașterea unor astfel de semne timpurii poate duce la intervenții prompte și rezultate mai bune ale tratamentului.
3. Descoperiri Indirecte Rare: Semne precum un torus tubarius mic sau mastoiditis pot sugera o disfuncție a tubului Eustachian, care ar putea indica denervarea V3. Obliterarea anumitor adipoase sau denervarea musculară cronică pot sugera prezența PNS. Observarea unor astfel de schimbări poate ghida medicii în optimizarea protocoalelor de imagistică pentru un diagnostic mai precis.
4. Există interconexiuni nervoase vitale pe care celulele canceroase le pot exploata pentru a se răspândi. De exemplu, nervul petrosal superficial mare și nervul auriculotemporal sunt astfel de interconexiuni.
5. Diferite studii au raportat o varietate de descoperiri privind intensificarea contrastului în anumite structuri, cum ar fi ganglionul trigeminal. Există unele incoerențe în literatură în ceea ce privește extinderea și locațiile intensificării.
6. Diverse alte condiții, cum ar fi tumori benigne ale nervilor, neurită și neuropatia indusă de radiații, pot imita PNS.
Implicații Practice pentru Pacienți și Clinicieni
Când este detectată o leziune suspectă la intersecțiile nervoase cruciale, toate nervii cranieni (CNs) care se intersectează ar trebui examinați în detaliu. Cunoașterea detaliată a aspectului obișnuit al CNs la RMN este esențială. Ganglionul Gasserian și ramurile sale, de exemplu, sunt de obicei avasculare. Cu toate acestea, există rapoarte variate despre intensificările de contrast în aceste structuri. Cu progresele în tehnologia de imagistică, se așteaptă o vizualizare mai precisă a patologiei CN. Tehnici precum neurografia MR și tractografia CN bazată pe imagistica tensorului de difuzie ar putea oferi perspective mai detaliate asupra CNs, deși capacitățile actuale sunt încă limitate la nervi mai groși sau grupuri de nervi.
Planificare Chirurgicală Optimizată: Datorită progresiei imprevizibile a PNS, experții recomandă acum efectuarea studiilor de imagistică cu cel puțin o lună înainte de operație. Aceasta asigură că chirurgii au informațiile cele mai recente și relevante atunci când își planifică abordarea. Prezența PNI adesea implică considerații pentru radioterapie postoperatorie, în special în cazurile de SCCa cutanat și mucozal rezecat, tumori agresive ale glandei salivare și orice tumoră primară care prezintă semne clinice sau radiologice ale PNS. Recunoașterea PNS este esențială pentru planificarea preoperatorie și radiologică.
Clasificare Zonală Îmbunătățită: Împrumutând din sistemul de clasificare zonală propus de Williams și alții, practicienii medicali pot acum planifica intervențiile chirurgicale cu o precizie mai mare. Acest lucru ar putea duce la margini chirurgicale mai curate și la reducerea complicațiilor.
Evitarea Capcanelor de Diagnosticare Greșită: Rezultatele subliniază nevoia de imagistică precisă și o înțelegere aprofundată a afecțiunii. Când medicii sunt conștienți de afecțiuni și variații care ar putea imita PNS, aceștia pot face diagnostice mai precise.
Cancerele de cap și gât, care reprezintă aproximativ 4% din toate cancerele din SUA, sunt deosebit de provocatoare din cauza proximității lor față de structuri vitale. Natura intricată a PNS amplifică această provocare. Înțelegerea PNI/PNS este esențială în prognoza și managementul cancerelor de cap și gât. Având în vedere provocările în diagnosticare, progresele în tehnici de imagistică ar putea fi de neprețuit. Cunoașterea adecvată a anatomiei nervului cranian și a prezentărilor sale tipice și atipice este esențială pentru profesioniștii din domeniul sănătății.
Reference: Medvedev O, Hedesiu M, Ciurea A, Lenghel M, Rotar H, Dinu C, Roman R, Termure D, Csutak C. Perineural spread in head and neck malignancies: imaging findings – an updated literature review. Bosn J of Med Sci [Internet]. 2022Feb.1 [cited 2023Aug.23];22(1):22-38. Available from: https://www.bjbms.org/ojs/index.php/bjbms/article/view/5897
Editor: Ermina Vukalic
Leave a Reply